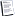
Фактически 95% диабетиков умирают от сердечно-сосудистых патологий.
Разбираем цепочку катастроф
1. Гипертония – «тихий убийца»: годы неконтролируемого высокого давления – это постоянная перегрузка для сердца. Представьте, что сердце годами качает кровь против очень сильного сопротивления в сосудах. Это приводит к:
гипертрофии левого желудочка: главная насосная камера сердца утолщается, становится жесткой и менее эффективной;
повреждению артерий: постоянный напор крови травмирует внутреннюю выстилку сосудов, создавая основу для атеросклероза (образования холестериновых ***шек);
постоянному напряжению сердечной мышцы: миокард работает на износ.
2. Аритмия – фактор нестабильности: скорее всего, у данной пациентке была фибрилляция предсердий (мерцательная аритмия) – частая спутница гипертонии в пожилом возрасте. Это не просто «перебои». Это:
риск тромбов: предсердия сокращаются хаотично, кровь в них «завихряется», что способствует образованию сгустков (тромбов);
снижение эффективности работы сердца: сердце качает кровь хуже;
дополнительная нагрузка: нерегулярные сокращения еще больше истощают миокард.
Необходимость постоянного контроля имеющихся нарушений в работе сердца, уже давно доказало свою необходимость, так как высокие цифры инфарктов и гибели пациентов слишком велико, из-за отсутствия внимательного отношения к здоровью сердца. Современные технологии, такие, как КардиоКАРТА, дают возможность в домашних условиях выявлять возникающие, даже редкие, приступы аритмии, фиксировать и предоставлять врачу для постановки правильного диагноза, дообследования и коррекции лечения.
3. Первый приступ (отек легких) – трагедия, которую чуть отвернули:
спусковой крючок: резкий скачок давления (возможно, на фоне аритмии, стресса, физической нагрузки днем) стал последней каплей для уже перегруженного сердца;
механизм: левый желудочек, ослабленный гипертрофией и годами гипертонии, не смог протолкнуть всю поступающую к нему кровь в аорту. Кровь начала застаиваться в легких. Давление в легочных сосудах резко возросло, и жидкая часть крови начала «пропотевать» в альвеолы (воздушные мешочки) – это и есть кардиогенный отек легких;
почему не было инфаркта тогда? Критической закупорки коронарной артерии тромбом в тот момент, видимо, не произошло. Сердце испытало жесточайший стресс и ишемию (кислородное голодание), но мышечные клетки тогда уцелели. Однако они были серьезно «оглушены» (явление «оглушенного миокарда»).
4. Выписка и краткая передышка – ложное успокоение: стабилизация в стационаре сняла острые симптомы (отек, критически высокое давление), но не устранила коренные проблемы:
гипертония осталась;
аритмия осталась;
сердце было крайне ослаблено первым эпизодом;
риск тромбообразования (особенно при аритмии) оставался очень высоким;
отсутствие адекватной терапии: крайне маловероятно, что за несколько дней в стационаре удалось подобрать идеальную долгосрочную схему лечения для пожилого человека с такими проблемами. А главное – после выписки лечение, скорее всего, не было продолжено или соблюдалось нерегулярно.
5. Второй приступ – роковой удар:
повторная перегрузка: новый ночной скачок давления (возможно, еще более резкий) на фоне и без того предельно ослабленного сердца;
ишемия и тромбоз: сильнейший спазм сосудов и/или отрыв ранее образовавшегося тромба (вероятнее всего, в предсердии из-за аритмии) привели к полной закупорке одной из крупных коронарных артерий;
инфаркт: кровоток к большому участку сердечной мышцы прекратился. Клетки миокарда, уже пострадавшие от первого приступа и хронической гипертонии, начали необратимо гибнуть – развился обширный инфаркт миокарда. Одышка была следствием как нового инфаркта, так и вероятного повторного нарастания сердечной недостаточности и отека легких.
|